
RESOLUÇÃO CFFa Nº 659, DE 30 DE MARÇO DE 2022.
“Dispõe sobre as Diretrizes sobre a Atuação Fonoaudiológica nos Distúrbios
Alimentares Pediátricos e dá outras providências.”
O Conselho Federal de
Fonoaudiologia (CFFa), no uso das atribuições que lhe
conferem a Lei nº 6.965/1981, o decreto que a regulamenta e o Regimento
Interno;
Considerando a Lei nº
6.965/1981 e o Decreto nº 87.218/1982;
Considerando o Código de
Ética da Fonoaudiologia;
Considerando a Portaria MS nº 1.630,
de 24 de junho de 2010;
Considerando a Política Nacional de
Alimentação e Nutrição, do Ministério da Saúde/Secretaria de Atenção à Saúde,
de 2013;
Considerando a decisão do
Plenário durante a 60ª Sessão Plenária Extraordinária
do CFFa, realizada no dia 30 de março de 2022,
R E S O L V E:
Art. 1º Aprovar as Diretrizes sobre a Atuação Fonoaudiológica nos Distúrbios Alimentares
Pediátricos, a serem aplicadas nas jurisdições dos Conselhos de
Fonoaudiologia.
Art. 2º Esta Resolução entra em
vigor na data de sua publicação no Diário Oficial da União.
Silvia Tavares de
Oliveira
Presidente
Silvia Maria Ramos
Diretora-Secretária
Publicada no DOU, Seção
1, Dia 12/04/2022
DIRETRIZES SOBRE A ATUAÇÃO FONOAUDIOLÓGICA NOS
DISTÚRBIOS ALIMENTARES PEDIÁTRICOS
ORGANIZADORAS
Ana Karoline Furtado Dutra, CRFa 8 – 9712
Especialista em
Disfagia pelo CFFa. Membro da Comissão de Saúde do Conselho Federal de Fonoaudiologia
(CFFa) – 13º Colegiado. Presidente do Grupo de Trabalho dos Distúrbios
Alimentares.
Deborah Salle Levy, CRFa 7 – 6495
Especialista em
Motricidade Orofacial pelo CFFa. Fellowship na West Virginia University
(1997). Mestre em Ciências Cardiovasculares pela Fundação Universitária de Cardiologia
(2004). Doutora em Ciências da Saúde pela FUC/RS em 2009. Professora Adjunta da
UFRGS, vinculada ao Departamento de Saúde e Comunicação Humana do Instituto de
Psicologia, ministrando aulas no Curso de Fonoaudiologia dessa instituição.
Atua como tutora da Residência Multiprofissional em Saúde, com ênfase em Saúde
da Criança no HCPA. Vice-Coordenadora do Departamento de Disfagia da Sociedade
Brasileira de Fonoaudiologia (SBFa) – Gestão 2020-2022.
Giedre Berretin-Felix, CRFa 2 – 8200
Especialista em
Motricidade Orofacial pelo CFFa. Livre Docente em Fonoaudiologia na Faculdade
de Odontologia de Bauru – Universidade de São Paulo (FOB/USP). Professora
Titular do Departamento de Fonoaudiologia da FOB/USP. Diretora Científica da
Sociedade Brasileira de Fonoaudiologia – Gestão 2020-2022. Coordenadora da
Comissão de Ensino da Associação Brasileira de Motricidade Orofacial (ABRAMO) –
Gestão 2018-2021.
Patricia Junqueira, CRFa 2 – 5567
Especialista em
Motricidade Orofacial pelo CFFa. Mestre em Distúrbios da Comunicação pela
PUC-SP em 1995. Doutora em Distúrbios da Comunicação Humana pela UNIFESP em 2000.
Foi responsável pelo Setor de Fonoaudiologia do I Centro de Dificuldades
Alimentares Infantis do Brasil, do Instituto PENSI, até dezembro de 2015.
Roseane Rebelo S. Meira, CRFa 2 – 5926
Especialista
em Disfagia pelo CFFa. Professora convidada em especializações na área materno-infantil
e em estudos sobre Psicanálise Infantil. Membro da Associação Brasileira de
Motricidade Orofacial (ABRAMO). Pesquisadora sobre Dificuldades Alimentares e
Esofagite Eosinofílica no Ambulatório de Alergia e Imunologia da FCM, Unicamp,
sob orientação da Dra. Ariana Yang.
- INTRODUÇÃO
- FORMAÇÃO
PROFISSIONAL E
ESPECIALIDADES RELACIONADAS AOS DISTÚRBIOS ALIMENTARES PEDIÁTRICOS
- ATUAÇÃO DO FONOAUDIÓLOGO QUANTO AOS DISTÚRBIOS ALIMENTARES PEDIÁTRICOS
- HABILIDADES E COMPETÊNCIAS DA FONOAUDIOLOGIA PARA ATUAR NOS DISTÚRBIOS ALIMENTARES PEDIÁTRICOS
- CONSIDERAÇÕES CLÍNICAS
REFERÊNCIAS
APRESENTAÇÃO
Distúrbios
alimentares na infância são extremamente comuns. O processo de alimentação
começa com a amamentação e evolui de acordo com o desenvolvimento de cada um.
Diferentes levantamentos científicos mostram que o problema acomete de 8% a 50%
das crianças, dependendo dos critérios diagnósticos utilizados,
independentemente de idade, sexo, etnia e condição econômica.
O fonoaudiólogo atua
há muito tempo com bebês e crianças com distúrbios alimentares, a fim de
melhorar as condições do processo alimentar, adaptando volumes com qualidade,
visando a uma deglutição segura e efetiva. Nesse contexto, a textura e consistência
do alimento sempre tiveram o objetivo de garantir a segurança da deglutição. Ressalta-se
que essa atuação foi grandemente desenvolvida a partir do trabalho
fonoaudiológico com pacientes neurológicos e com outras patologias, como malformações
e alterações do desenvolvimento.
O modelo de
atuação multidisciplinar para as questões alimentares surgiu entre os anos de
1980 e 1990, em resposta a um grande aumento do uso de gastrostomia e sondas
nasogástricas para salvar crianças que eram incapazes de comer suficientemente
e com independência para crescer apropriadamente.
Com novas
publicações e pesquisas sobre a atuação nos distúrbios alimentares pediátricos,
observou-se que o fonoaudiólogo precisa de uma compreensão mais ampla da
dificuldade da criança, que engloba as áreas sensoriais, motoras, motoras
orais, comportamentais e de aprendizagem, médica, nutricional, emocional e
ambiental. Todas essas áreas têm a mesma importância, devendo ser consideradas
e conectadas no momento do diagnóstico e na forma de tratar a criança.
Problemas na coordenação podem interferir na capacidade de sugar, deglutir ou
mastigar alimentos; dificuldades no processo sensorial podem contribuir com
estresse e desconforto durante a alimentação; alterações gastrointestinais
contribuem com uma associação negativa entre alimento e desejo de comer.
Estas “Diretrizes
sobre a Atuação Fonoaudiológica nos Distúrbios Alimentares Pediátricos” têm por
objetivo fornecer informações para auxiliar o fonoaudiólogo a ampliar sua visão
sobre essa atuação, obtendo informações úteis acerca da sua participação na
equipe multidisciplinar, auxiliando as crianças e suas famílias no essencial e
vital aprendizado alimentar.
O conteúdo desta
publicação se baseia em evidências científicas disponíveis sobre a atuação nos
distúrbios alimentares, assim como em diretrizes, portarias, resoluções, notas
técnicas e outros documentos publicados pelo Ministério da Saúde, pela
Organização Mundial de Saúde (OMS) e pelas sociedades científicas e órgãos
reguladores da Fonoaudiologia e outras profissões de saúde. O teor destas diretrizes
não tem a pretensão de ser exaustivo, sendo recomendada a leitura das
referências mencionadas ao longo do texto para aprofundamento. Além disso, é
essencial que o fonoaudiólogo se mantenha atualizado em relação a todos os
aspectos que permeiam a prática fonoaudiológica nos distúrbios alimentares
pediátricos.
A redação dos volumes
das “Diretrizes sobre a Atuação Fonoaudiológica
nos Distúrbios Alimentares Pediátricos” está sendo realizada por um comitê
composto pelo Grupo de Trabalho em Distúrbios Alimentares do CFFa, por
representantes da Sociedade Brasileira de Fonoaudiologia (SBFa) e da Associação
Brasileira de Motricidade Orofacial (ABRAMO) e por docentes, pesquisadores e
fonoaudiólogos clínicos que possuem experiência em distúrbios alimentares
pediátricos. Palavras não são suficientes para fazer justiça ao empenho e
esforço dedicados pelos colaboradores e consultores – nossos sinceros agradecimentos.
1. INTRODUÇÃO
1.1
Distúrbios
Alimentares Pediátricos
O distúrbio alimentar
é uma patologia/situação frequente em qualquer especialidade da saúde que lide
com crianças. Estima-se que esteja presente em 25% das crianças em algum momento
da vida. De todo esse grupo, a maioria terá transtornos leves ou apenas um erro
de interpretação dos pais de situações normais da infância (diminuição de
apetite em um quadro infeccioso ou neofobia própria da idade, por exemplo).
Apenas 1% a 5% desses pacientes terão um quadro mais evidente com necessidade
de acompanhamento especializado multidisciplinar em distúrbio alimentar.
O início típico
dos sintomas de distúrbio alimentar pode ocorrer em qualquer fase da infância,
sendo mais prevalente, ao redor dos seis meses aos quatro anos de vida. Fatores
de risco para essa situação são a presença de prematuridade e a encefalopatia
crônica não evolutiva (ECNE), que acarretam risco de 30% e 80% para se
desenvolver dificuldade alimentar em algum momento da vida, respectivamente3,4.
Até o início de
2019, esse tema era tratado como sintoma, podendo ainda ser dividido entre
“orgânico ou comportamental”. Porém, atualmente, contamos com um consenso que
traz uma definição atualizada, sendo denominada de “distúrbio alimentar
pediátrico” a situação de uma criança que não tenha ingestão oral adequada para
a idade, associada a alguma disfunção médica, nutricional, da habilidade
alimentar e/ou psicossocial5. Esse consenso atende a todas as áreas
que trabalham diretamente com tais dificuldades, como Pediatria, Fonoaudiologia,
Nutrição, Terapia Ocupacional, Psicologia etc. Os critérios para diagnóstico do
distúrbio alimentar pediátrico estão descritos no Quadro 1.
São quatro os
fatores descritos como causadores em conjunto da dificuldade alimentar
pediátrica, sendo eles: clínico,
nutricional, habilidade sensório-motora-oral e
psicossociais.
Os distúrbios
alimentares pediátricos são complexos e multifatoriais, necessitando, muitas vezes,
de uma equipe interdisciplinar para seu diagnóstico, tratamento e
acompanhamento. O fonoaudiólogo exerce um papel fundamental de auxílio a essas
crianças. É importante considerar que essa população possui características
muito específicas que vão além dos distúrbios miofuncionais orofaciais e das
disfagias orofaríngeas. O ato de não ter uma ingestão alimentar adequada pode
gerar um ambiente desfavorável no qual muitas dessas crianças podem:
- ter sido forçadas
a comer quando não estavam fisicamente prontas;
- ter sofrido intervenções
médicas (manipulações excessivas) ao redor da boca e ou episódios traumáticos
de engasgo ou vômito;
- possuir temperamento controlador, costumar ser avessas
à mudança e terem tendência à ansiedade.
Além disso, o ato de comer transcende questões
anatômicas e fisiológicas, pois está inserido em um contexto social e cultural,
de aprendizagem, emocional, de oportunidades e afetividade familiar.
Por todas essas
razões o fonoaudiólogo que deseja atuar com essa população necessita se
capacitar para além das especialidades de motricidade orofacial e disfagia,
visto que reconhecer as dificuldades sensório-motoras envolvidas no processo
alimentar, atuais ou pregressas, apesar de complementares para o diagnóstico,
não se mostra suficiente para abranger a complexidade do quadro.
A atuação
fonoaudiológica tem sua especificidade na equipe multiprofissional também por poder
compreender e, inclusive, tratar tais alterações. Porém, oferecer um trabalho
terapêutico voltado a esses pacientes exige ampliação da formação, que vai além
da motricidade orofacial e disfagia orofaríngea. Essa capacitação, pelo aqui
exposto, necessita de conhecimento teórico, técnico e vivência prática, que não
estão totalmente contemplados nas Especialidades de Motricidade Orofacial e
Disfagia Orofaríngea.
1.2 Atendimento fonoaudiológico
à criança com distúrbio alimentar no Brasil
No Brasil, os
fonoaudiólogos começaram sua atuação na área alimentar atendendo crianças e
adultos com desafios para sugar e deglutir. O foco esteve quase sempre no tratamento/gerenciamento
das disfagias orofaríngeas (neurogênica, mecânica ou psicogênica), com uso de
técnicas e manobras voltadas à transição da via alternativa de alimentação para
a via oral, quando possível, bem como a adequação das disfunções envolvidas na
alimentação (sucção, respiração, deglutição e mastigação) (FUCILE; GISEL; LAU,
2002).
Inicialmente, a população atendida pelos
fonoaudiólogos era composta, na sua maioria, especialmente por bebês prematuros
com comorbidades e ou crianças com comprometimentos neurológicos. Seguindo a
tendência internacional de publicações fortemente iniciada na década de 1990, o
foco da atuação dos fonoaudiólogos era a estimulação intra-oral, mas já com
alguns profissionais brasileiros, da área fonoaudiológica, trazendo a necessidade
de um olhar para aspectos mais amplos do desenvolvimento (GAEBLER; HANZLIK,
1996).
O trabalho com os
pacientes neuropatas praticamente impôs esse olhar para que se compreendesse de
forma mais detalhada o desenvolvimento motor global, além do desenvolvimento
motor oral especificamente. Em se tratando dos bebês prematuros, com ou sem
comorbidades, já nessa época as pesquisas mostravam que o amadurecimento das
funções orais possibilitava a redução no tempo de internação, bem como a melhora
na sua qualidade de vida.
Houve um aumento
significativo de publicações internacionais e nacionais entre os anos de 1990 e
2000 (FUCILE, GISEL, LAU, 2002; COLA et al. 2008; GAEBLER, HANZLIK, 1996)
com novas técnicas e estratégias orais, como estimulação
tátil-térmica-gustativa e estimulação sensório-motora, com efeitos positivos na
reabilitação da sucção e deglutição em adultos e crianças com disfagia.
Além disso, o
modelo de atuação multidisciplinar para as questões alimentares passa a se
tornar evidente. Essa atuação em equipe, na qual o fonoaudiólogo começou a ser
inserido, foi reforçada por várias pesquisas e publicações internacionais nessa
época (MORRIS; KLEIN, 2000), realizadas com o intuito de “unir esforços” para
auxiliar a população de crianças, que cada vez mais tinham a vida prolongada
com o uso de gastrostomia e sondas nasogástricas.
Com isso, mais crianças foram direcionadas a
fonoaudiólogos para avaliação e reabilitação oral, mas sendo oferecidos raros
cursos voltados especificamente para esse público. Os fonoaudiólogos que
incorporaram as terapias voltadas para alimentação na sua prática clínica
tiveram de se “desdobrar” para corresponderem à crescente população de crianças
com dificuldades para sugar e deglutir.
Alguns poucos
autores levantavam reflexões associando os problemas alimentares a questões
mais complexas de linguagem, tentando inserir essas crianças em um contexto específico
que pudesse ajudar no entendimento dos distúrbios alimentares (PALLADINO, 2007; SCHWARTZMAN, 2000).
Na década de 2000, surgiram mais publicações
brasileiras sobre a criança típica com dificuldade para comer, realizadas por
pediatras, nutrólogos e nutricionistas, as quais, definitivamente, não mencionaram
a participação de fonoaudiólogos como um possível profissional integrante da
equipe que atendia essas crianças. A seletividade, ou mesmo a resistência em
comer, era tratada do ponto de vista médico, nutricional e comportamental,
sendo que, quase sempre, quando não era diagnosticado uma possível causa
orgânica para o padrão alimentar apresentado, atribuía-se a queixa um problema comportamental (KACHANI et al., 2005; ALMEIDA et al.,
2012).
Em contrapartida,
nessa mesma época, nos Estados Unidos, alguns pesquisadores iniciaram a
descrição de um modelo biopsicossocial, no qual os fatores fisiológicos,
comportamentais e sociais passaram a ser observados, contribuindo para o
desenvolvimento dos distúrbios alimentares infantis, sendo críticos e
essenciais para a compreensão completa da etiologia dos problemas alimentares
infantis (CRIST; NAPIER-PHILLIPS, 2001).
Em 2000, com a
publicação revisada da segunda edição do livro Pre-feeding skills: A comprehensiveResource for MealtimeDevelopment, Morris e Klein (2000), que já eram
consideradas referência para alguns fonoaudiólogos no Brasil, apresentaram nova perspectiva no modo de compreender e
tratar as crianças com distúrbios alimentares infantis. O livro mostra
fortemente a necessidade da “compreensão da criança por inteiro” (whole-child perspective) e demonstra que
a experiência da criança com os alimentos influencia seu interesse por eles.
As autoras demonstraram
que as condições clínicas das crianças (doenças crônicas ou agudas) ainda
presentes ou não, bem como sua percepção sensorial, podem impactar e
influenciar o seu desejo e a habilidade para se alimentar, considerando, pela primeira vez, a necessidade de interconexão dos
aspectos envolvidos no universo da criança para sua compreensão e auxílio
efetivo.
No Brasil, em
2015, surge o primeiro artigo relatando a atuação do fonoaudiólogo na equipe
multidisciplinar sob essa nova perspectiva proposta por Morris e Klein (2000): O
papel do fonoaudiólogo no diagnóstico e tratamento multiprofissional da criança
com dificuldade alimentar: uma nova visão (JUNQUEIRA et al., 2015).
Representou uma oportunidade de compartilhar com a comunidade científica a
atuação do fonoaudiólogo e os resultados alcançados com base na metodologia da
Dra. Suzanne Evans Morris.
Em 2016 foi criado
o I Centro de Atendimento Multidisciplinar à Criança com Dificuldade Alimentar
do Brasil com a participação de um fonoaudiólogo (Fga. Dra. Patrícia Junqueira)
na coordenação e equipe. Isso ocorreu no Instituto PENSI – um braço destinado à
pesquisa do Hospital Infantil Sabará. No mesmo ano, um estudo-piloto de
protocolo para atendimento transdisciplinar à criança com dificuldade alimentar,
elaborado pelos profissionais desse centro de pesquisa, foi publicado (MAXIMINO
et al., 2016). Nesse momento, abria-se uma oportunidade importante para
o fonoaudiólogo, que, junto com nutricionistas, pediatras e nutrólogos, começava
a sedimentar sua atuação quanto a essa população.
No início de 2015, um instituto privado (Instituto de
Desenvolvimento Infantil) foi criado com o objetivo de atender bebês e crianças
com desafios alimentares, seguindo os pressupostos da
Dra. Morris. Essa mesma instituição começou a oferecer formação com cursos aos fins
de semana para fonoaudiólogos com interesse na área. Em 2017, ocorreu a
publicação do livro Por que meu filho não quer comer? Uma visão além da boca
e do estômago. Essa publicação inicialmente teve por objetivo auxiliar mães
com filhos com recusa e dificuldade para comer de forma e esclarecer suas
dúvidas. À época, eram poucos os profissionais que compreendiam a complexidade
do aprendizado alimentar.
Em 2019, pela primeira vez no Brasil, a Dra. Suzanne
Evans Morris, referência mundial no atendimento integrativo a crianças e bebês
com distúrbios alimentares, participou de um encontro com mais de 100 participantes.
Além disso, nesse evento foi lançado um livro de sua autoria, em parceria com a Dra. Patrícia Junqueira. A
criança que não quer comer – compreenda as interconexões do seu universo para
melhor ajudá-las foi a primeira publicação em português realizada,
apresentando o pressuposto integrativo descrito por Morris e Klein (2000).
Esses livros claramente facilitaram e possibilitaram a divulgação do trabalho
realizado pelos fonoaudiólogos na terapia alimentar integrativa e responsiva.
Com essas
publicações que descreviam a atuação do fonoaudiólogo quanto a crianças com
desafios alimentares, um novo cenário se fez. Os fonoaudiólogos começaram a
receber em seus consultórios ainda mais pacientes com a queixa de não comer ou
de seletividade alimentar. Esses pacientes são referidos por pediatras,
gastropediatras, nutricionistas, odontopediatras, alergistas e, até mesmo, pela
própria família da criança com queixa alimentar.
Porém, os
fonoaudiólogos, na sua esmagadora maioria, estavam preparados para lidar com as
questões orais, relacionadas às alterações morfofuncionais do sistema
estomatognático, que poderiam repercutir nas funções de sucção, mastigação,
deglutição e, como parte de nossa formação, em “fazer a criança comer e beber”.
Porque, como aqui já relatado, por muitos anos nossa principal atuação com
crianças com desafios alimentares foi a realização de “estimulação oral”.
Esse termo ainda é
comumente utilizado nos dias de hoje e frequentemente estreita a atuação do
fonoaudiólogo, porque implica e traz subjacente a ele o objetivo imediato de
“fazer a criança comer e beber”, sendo de fundamental importância que a
formação profissional do fonoaudiólogo contemple os avanços do conhecimento
voltado à atuação embasada em evidências científicas nessa área, cujos
principais pilares serão apresentados a seguir.
2. FORMAÇÃO PROFISSIONAL E ESPECIALIDADES RELACIONADAS
AOS DISTÚRBIOS ALIMENTARES PEDIÁTRICOS
A formação do fonoaudiólogo tem por objetivo dotar o
profissional dos conhecimentos requeridos para o exercício das seguintes
competências e habilidades específicas: compreender e analisar criticamente os
sistemas teóricos e conceituais envolvidos no campo fonoaudiológico e os
métodos clínicos utilizados para prevenir, avaliar, diagnosticar e tratar o
sistema sensório-motor-oral; avaliar, diagnosticar, desenvolver, participar
e/ou analisar projetos de atuação profissional disciplinares,
multidisciplinares, interdisciplinares e transdisciplinares; possuir recursos científicos,
teórico-práticos e éticos que permitam a atuação profissional e reavaliação de
condutas. Os conteúdos essenciais para o Curso de Graduação em Fonoaudiologia devem
estar relacionados com todo o processo saúde-doença do cidadão, da família e da
comunidade, integrado à realidade epidemiológica e profissional, proporcionando
a integralidade das ações do cuidar em Fonoaudiologia.
Os conteúdos devem
contemplar: Ciências Biológicas e da Saúde – incluem-se os conteúdos (teóricos
e práticos) de base moleculares e celulares dos processos normais e alterados,
da estrutura e função dos tecidos, órgãos, sistemas e aparelhos; Ciências
Fonoaudiológicas – incluem o sistema miofuncional orofacial e crânio-cervical;
os recursos utilizados para o aprimoramento de seus usos e funcionamento, bem
como o estudo dos seus distúrbios e de métodos e técnicas para avaliação e
diagnóstico, terapia e prevenção nesse campo. Essas especificidades dizem
respeito, também, a prevenção, desenvolvimento, avaliação, diagnóstico e
terapia relativos aos aspectos miofuncionais, orofaciais e crânio-cervicais.
Por sistema
miofuncional orofacial e crânio-cervical compreende-se as estruturas estáticas
e dinâmicas relacionadas à região de cabeça e pescoço, abarcando, portanto, a
atuação voltada a todas as etapas da alimentação como uma das competências do
fonoaudiólogo, envolvendo os processos direta e indiretamente relacionados às
funções de sucção, respiração, mastigação e deglutição.
De acordo com o
Documento Oficial – 2ª Edição – março/2007 – Áreas de competência do
fonoaudiólogo no Brasil:
o fonoaudiólogo é um profissional
da Saúde, de atuação autônoma e independente, que exerce suas funções nos
setores público e privado. É responsável por promoção da saúde, avaliação e
diagnóstico, orientação, terapia (habilitação/reabilitação), monitoramento e
aperfeiçoamento de aspectos fonoaudiológicos envolvidos na função auditiva
periférica e central, na função vestibular, na linguagem oral e escrita, na
articulação da fala, na voz, na fluência, no sistema miofuncional orofacial e
cervical e na deglutição.
Em fevereiro de
2002, o Conselho Nacional de Educação – Câmara de Educação Superior, por meio da
Resolução CNE/CES 5, instituiu as Diretrizes Curriculares Nacionais do Curso de
Graduação em Fonoaudiologia. O art. 5º abarca a formação do fonoaudiólogo, no
que se refere a competências e habilidades específicas, entre elas aquelas
relacionadas com a atuação voltada a estruturas, funções e aspectos
psicossociais envolvidos no processo de alimentação, em contexto
interdisciplinar, quais sejam:
I - compreender e analisar
criticamente os sistemas teóricos e conceituais envolvidos no campo fonoaudiológico,
que abrange o estudo da motricidade oral, voz, fala, linguagem oral e escrita e
da audição, e os métodos clínicos utilizados para prevenir, avaliar,
diagnosticar e tratar os distúrbios da linguagem (oral e escrita), audição, voz
e sistema sensório-motor-oral;
II - compreender a constituição do
humano, as relações sociais, o psiquismo, a linguagem e a aprendizagem, e o
estudo desse processo como condição para a compreensão da gênese e da evolução
das alterações fonoaudiológicas;
IV - avaliar, diagnosticar, prevenir
e tratar os distúrbios pertinentes ao campo fonoaudiológico em toda extensão e
complexidade;
V - apreender e elaborar
criticamente o amplo leque de questões clínicas, científico-filosóficas,
éticas, políticas, sociais e culturais implicadas na atuação profissional do fonoaudiólogo,
capacitando-se para realizar intervenções apropriadas às diferentes demandas
sociais;
VIII - desenvolver, participar e/ou analisar projetos de atuação
profissional disciplinares, multidisciplinares, interdisciplinares e
transdisciplinares;
XI - situar a Fonoaudiologia em relação às outras áreas do saber que
compõem e compartilham sua formação e atuação;
XIII - pensar sua
profissão e atuação de forma articulada ao contexto social, entendendo-a como
uma forma de participação e contribuição social.
Em 13 de dezembro
de 2018, a Resolução nº 610 contemplou recomendações do Conselho Nacional de
Saúde (CNS) à proposta das Diretrizes Curriculares Nacionais do Curso de Graduação
Bacharelado em Fonoaudiologia. Em seu Capítulo 5 – Das competências específicas
do fonoaudiólogo, o art. 20 aponta que, entre outros aspectos, para a formação
do profissional fonoaudiólogo, nos cursos:
deverão ser abordados aspectos relativos
à ontogênese e desenvolvimento da linguagem e aprendizagem nos seus múltiplos
aspectos e especificidades, aos recursos utilizados para o aprimoramento de
seus usos e funcionamento, bem como, o estudo dos seus distúrbios e dos métodos
e técnicas para avaliação e diagnóstico, terapia e a prevenção neste campo.
Essas especificidades dizem respeito, também, à prevenção, desenvolvimento,
avaliação, diagnóstico e terapia relativos aos aspectos neuromiofuncionais e
funções orofaciais relacionadas, além dos aspectos de voz, fluência, fala e deglutição.
No Capítulo 5 – Das competências
específicas do fonoaudiólogo, o art. 18 aponta que: “A formação do fonoaudiólogo
tem por objetivo dotar o profissional dos conhecimentos requeridos para o exercício
da promoção, prevenção e recuperação em todos os níveis de atenção, com as
seguintes competências específicas”, sendo algumas transcritas a seguir,
destacando-se a ampliação da atuação pautada na abordagem individual para o
contexto da saúde coletiva, estando sublinhadas as competências e habilidades
relacionadas à formação do profissional fonoaudiólogo para atuar no processo de
alimentação, nos diferentes níveis de atenção à saúde, de forma interdisciplinar:
I - conhecer pressupostos
teórico-práticos dos campos de atuação disciplinar, interdisciplinar e
intersetorial: avaliar, diagnosticar, tratar, prevenir e promover aprendizagem
e saúde no contexto da determinação social do processo saúde-doença;
II - planejar e executar ações
conforme demanda social conjuntamente com equipes de referência e com as
comunidades, além de avaliar o impacto dos projetos/processos de
intervenção;
III - compreender a constituição do humano, do psiquismo, da linguagem,
da aprendizagem, como condição para a compreensão da gênese e da evolução
das alterações fonoaudiológicas, considerando os determinantes sociais;
IV - possuir uma formação
científica, generalista, que permita dominar e integrar os conhecimentos,
atitudes e informações necessários aos vários tipos de atuação em
Fonoaudiologia;
V - compreender e analisar
criticamente os sistemas teóricos e conceituais envolvidos no campo fonoaudiológico,
que abrangem o estudo da motricidade orofacial, deglutição, voz, fala,
aprendizagem, linguagem oral e escrita, suplementar/alternativa, Libras e da
audição e equilíbrio, e os métodos clínicos utilizados para prevenir, avaliar,
diagnosticar e reabilitar tais campos;
VIII - avaliar, diagnosticar e
tratar os distúrbios pertinentes ao campo fonoaudiológico em toda extensão e complexidade,
de forma a obter informações, indicar exames, interpretá-los, fazer avaliações,
formular diagnósticos diferenciais e manejo terapêutico fonoaudiológico, junto
à equipe, de maneira a promover cuidado centrado nas necessidades dos
usuários, família e comunidade, em todos os ciclos de vida;
IX- apreender e elaborar
criticamente o amplo leque de questões clínicas, científico-filosóficas,
éticas, bioéticas, políticas, sociais e culturais implicadas na atuação
profissional do fonoaudiólogo, capacitando-se para realizar intervenções
apropriadas às diferentes demandas sociais;
X - desenvolver, participar e/ou
analisar projetos de atuação profissional disciplinares, multidisciplinares,
interdisciplinares e transdisciplinares e interprofissionais;
XIII - situar a Fonoaudiologia
em relação às outras áreas do saber que compõem e compartilham sua formação
e atuação;
XVIII - interagir
efetivamente com usuários, famílias, profissionais da saúde e educação, comunidade
para promover a saúde fonoaudiológica, assim como realizar ações de promoção,
prevenção de modo apropriado e efetivo.
Nesse contexto, compreende-se que a formação do profissional
fonoaudiólogo envolve o desenvolvimento de habilidades e competências voltadas,
também, para a atuar nas funções orofaciais, incluindo a respiração, sucção,
mastigação e deglutição. Além disso, contempla formação generalista,
direcionada aos diferentes níveis de atenção à saúde, em uma abordagem interdisciplinar,
contemplando determinantes biológicos, sociais, comportamentais, ambientais e
emocionais, nos diferentes ciclos da vida.
Várias são as causas de dificuldades relacionadas à
introdução de diferentes alimentos e consistências na primeira infância. Entre
elas, fatores anatômicos, neuromusculares e maturacionais podem ser elencados,
sendo que nesses casos, podemos estar diante de distúrbios miofuncionais orofaciais
ou quadros de disfagia orofaríngea.
2.1. Especialidade de Motricidade Orofacial
De acordo com o
CFFa, “motricidade orofacial é o campo da Fonoaudiologia voltado para o estudo,
pesquisa, prevenção, avaliação, diagnóstico, desenvolvimento, habilitação,
aperfeiçoamento e reabilitação dos aspectos estruturais e funcionais das regiões
orofacial e cervical”.
A atuação nessa área
requer conhecimentos relacionados aos aspectos anatômicos e fisiológicos do
sistema estomatognático, da relação de causa e efeito entre forma e função, além
de domínio em procedimentos avaliativos referentes à antropometria orofacial,
morfologia da cavidade oral, sensibilidade tátil, térmica e gustativa,
mobilidade orofacial, controle neuromuscular, funções de respiração (tipo e
modo), mastigação (eficiência e padrão), deglutição (fases oral preparatória e
oral propriamente dita) e fala (aspectos articulatórios, fonéticos e
fonológicos), bem como à coordenação entre a função respiratória com as demais
funções.
Adicionalmente, necessita
desenvolver raciocínio clínico e habilidade para definir prognóstico, bem como
elencar metas e estratégias terapêuticas específicas para cada caso, de forma
interdisciplinar à Fisioterapia, Psicologia e a diferentes especialidades da Medicina
e Odontologia, principalmente.
No que se refere
às disfunções de mastigação e deglutição, o especialista em Motricidade
Orofacial tem atuação em casos nos quais existem fatores causais estruturais
e/ou funcionais (como alterações dento-oclusais, alterações do frênulo lingual,
quadros de respiração oral, além de prejuízos em aspectos musculares ou
sensoriais).
De acordo com o documento elaborado pelo Departamento
de Motricidade Orofacial da Sociedade Brasileira de Fonoaudiologia, publicado
sob o título Áreas de Domínio em Motricidade Orofacial, em 2017, o
fonoaudiólogo especialista em Motricidade Orofacial deve ter capacidade de
atuar especificamente em:
- Promoção e prevenção da saúde no que se refere ao sistema
miofuncional orofacial relacionado com as funções de respiração, sucção,
mastigação, deglutição e fala, nos ciclos da vida, abrangendo o desenvolvimento
desde o período de gestação até o processo natural de envelhecimento.
- Diagnóstico e intervenção nas alterações que envolvam o sistema
miofuncional orofacial e as funções de respiração, sucção, mastigação, deglutição
e fala, nos diferentes ciclos da vida, de causa congênita ou adquirida,
decorrentes de:
a. Comportamento miofuncional aprendido – hábito oral;
b. Anomalias craniofaciais como síndromes, fendas labiopalatinas e outras
malformações;
c. Alterações dento-oclusais e desproporções maxilo-mandibulares;
d. Alterações das estruturas de tecido mole que compõem o sistema
estomatognático, tais como da língua, do freio lingual, entre outras;
e. Doenças respiratórias como rinite alérgica, asma, apneia obstrutiva
do sono, entre outras;
f. Disfunções da articulação temporomandibular e dor orofacial;
g. Sequelas que envolvam lesões orofaciais decorrentes de
traumatismos, queimaduras, perfurações, entre outros;
h. Tratamento de cancro da cavidade oral;
i. Doenças infecciosas com alterações da mucosa das vias aéreas e
digestivas superiores sendo as mais comuns: tuberculose, leishmaniose,
paracoccidioidomicose e SIDA;
j. Doenças do sistema nervoso central ou periférico como esclerose
lateral amiotrófica, miastenia gravis, síndrome de Guillain-Barré, distrofias
musculares, doença de Parkinson, paralisia facial, encefalopatia crônica não
progressiva, acidente vascular encefálico, traumatismo craniofacial, alterações
neuromotora, entre outras;
k. Imaturidade do processo de desenvolvimento do recém-nascido, como
dificuldades na alimentação por via oral, entre outras;
l. Processo natural de envelhecimento como o desempenho relacionado
com a força e coordenação muscular, sensibilidade, estética facial, entre
outras;
m. Perda dos dentes e processo de reabilitação oral protética;
n. Cirurgia bariátrica, obesidade e perturbações alimentares.
Complementarmente, o fonoaudiólogo deve ser capaz de
reconhecer e tratar as disfunções orais em recém-nascidos pré-termo ou a termo,
as disfunções de sucção, respiração e deglutição, assim como a coordenação
entre estas, bem como compreender o que pode estar impactando negativamente essas
funções. Dessa forma, cabe ao fonoaudiólogo sugerir e recomendar, com base nas competências
do bebê, a melhor via de alimentação.
Vale destacar que o processo alimentar tem início na
amamentação, quer seja no seio materno, quer seja por alguma via alternativa.
Cabe ao fonoaudiólogo que trabalha com dificuldades alimentares esclarecer aos
seus pares de outras áreas a complexidade do momento do início do processo
alimentar, que é a amamentação. Todo o processo alimentar deve ter como
principal ponto o respeito às competências do recém-nascido para que ele possa
obter conforto durante a alimentação.
2.2. Especialidade de Disfagia
De acordo com o
CFFa, a disfagia é o campo da Fonoaudiologia que atua em unidades de baixa,
média e alta complexidade, hospitais (ambulatórios, enfermarias, berçários e
UTIs neonatal, pediátrica e adulta), centros de reabilitação, domicílios,
postos de saúde, clínicas, empresas prestadoras de serviços em saúde, entre
outros. Compreende prevenção, avaliação, diagnóstico, habilitação/reabilitação
funcional da deglutição e gerenciamento dos distúrbios de deglutição.
A disfagia é um
distúrbio de deglutição, com sinais e sintomas específicos, caracterizada por
alterações em qualquer fase ou entre as fases da dinâmica de deglutição, de
origem congênita ou adquirida, podendo gerar prejuízo pulmonar, nutricional e
social. O domínio do especialista em disfagia inclui aprofundamento em estudos
específicos e atuação em situações que impliquem:
- orientar a equipe de saúde para a
identificação de indivíduos com risco de disfagia e encaminhamento para
avaliação fonoaudiológica;
- avaliar, classificar e fazer o
diagnóstico funcional da deglutição e do processo de alimentação, através da
avaliação clínica fonoaudiológica da disfagia;
- analisar o processo de deglutição
observando a presença dos aspectos funcionais esperados para cada uma de suas
etapas, bem como solicitar exames complementares que auxiliam no processo
diagnóstico e terapêutico dos distúrbios de deglutição;
- realizar o tratamento
(habilitação/reabilitação/compensação/adaptação/ gerenciamento) dos distúrbios da
deglutição;
- prescrever a consistência
alimentar, o volume, o ritmo de oferta, os utensílios, as manobras e posturas
necessárias para a administração da dieta por via oral de forma segura;
- realizar as intervenções
necessárias junto ao indivíduo com disfagia, mensurando a eficácia dos
procedimentos, para que o mesmo possa minimizar, compensar ou adaptar as
dificuldades de deglutição;
- colaborar, junto à equipe na
indicação de colocação e retirada de via alternativa de alimentação, quando classificado
o risco de alimentação via oral;
- elaborar e conduzir os
procedimentos relativos à oferta da dieta, manobras compensatórias e técnicas
posturais durante exames instrumentais e objetivos da deglutição, ambulatoriais
ou hospitalares, realizando análise e laudo funcional da deglutição;
- indicar e adaptar as válvulas de
fala unidirecionais para o restabelecimento da comunicação e deglutição
funcionais;
- realizar e analisar os dados
provenientes da eletromiografia de superfície, ausculta cervical entre outros
exames coadjuvantes à avaliação e ao tratamento dos distúrbios de deglutição;
- avaliar os parâmetros
respiratórios como freqüência respiratória e saturação de oxigênio devido ao
risco de complicações pulmonares ocasionadas pela disfagia;
- realizar, quando necessário, procedimentos
de limpeza das vias aéreas antes, durante e/ou após a execução de procedimentos
fonoaudiológicos;
- gerenciar programas de
reabilitação dos distúrbios da deglutição e definir indicadores apropriados de
qualidade para controle dos resultados;
- atuar como perito e/ou como
auditor em situações nas quais esteja em questão o processo de deglutição
normal ou alterado;
- conduzir pesquisas relacionadas à atuação na área da disfagia para
benefício da assistência à comunidade e do ensino profissional. (CFFa, 2010)
3. ATUAÇÃO DO FONOAUDIÓLOGO NOS DISTÚRBIOS ALIMENTARES PEDIÁTRICOS
3.1 Atuação do fonoaudiólogo
na equipe multidisciplinar nos distúrbios alimentares pediátricos
Nos distúrbios alimentares pediátricos, o
fonoaudiólogo se vê cada vez mais inserido na equipe interdisciplinar, que,
normalmente, é composta por pediatras, gastropediatras, alergistas,
pneumopediatras, nutricionistas, terapeutas ocupacionais e psicólogos.
Vale ressaltar que fonoaudiólogos neonatologistas que trabalham
em hospitais já desempenhavam importante papel na equipe multi/interdisciplinar
em relação às decisões de alimentação, como momento de retirada de sonda de
alimentação, introdução de alimentação via oral, ajuste de utensílios para
alimentação etc. Porém, o trabalho específico com distúrbios alimentares que
englobam comportamentos de recusa e ou seletividade alimentar requer do fonoaudiólogo
uma atuação mais específica e ampliada, estando este apto a realizar as
seguintes funções:
- auxiliar no diagnóstico
dos distúrbios alimentares, sendo este um diagnóstico normalmente realizado em
equipe, mas o fonoaudiólogo deve responder do lugar da sua especificidade;
- entender, dentro
da história do paciente, quando foi iniciado o processo dos distúrbios alimentares;
- rastrear com a
equipe interdisciplinar quais são as dificuldades específicas de cada caso para
o encaminhamento adequado (se necessário);
- esclarecer famílias
e responsáveis sobre as dificuldades encontradas, incluindo todos os envolvidos
no processo, por meio de informações, acolhimento e propostas concretas de
ações para um ambiente mais saudável durante os momentos de alimentação;
- saber reconhecer
fatores clínicos relacionados aos distúrbios alimentares: alteração da
função/estrutura do trato gastrointestinal (doenças gastrointestinais, como
refluxo gastroesofágico, esofagite eosinofílica, alergias alimentares etc.),
dos sistemas cardiorrespiratório (doenças das vias áreas e dos pulmões) e neurológico
(transtornos do desenvolvimento neurológico), que resultam na disfunção de um ou
mais domínios alimentares.
- reconhecer dificuldades
sensoriais globais que possam estar interferindo no processo alimentar para fazer
o encaminhamento adequado;
- ter visão
ampliada dos distúrbios alimentares apresentados pelos pacientes, compreendendo
questões sensório-motoras-orais, orgânicas e nutricionais da alimentação da
criança, inseridas em seu contexto familiar;
- oferecer informações
aos outros profissionais da equipe sobre as melhores texturas e/ou consistências
alimentares para cada paciente (a mudança de consistência em alguns casos pode
aumentar a aceitação dos alimentos, proporcionando maior conforto ao paciente);
- oferecer informações
relevantes quanto ao tipo de resposta que o paciente vem apresentando (ou não)
ao trabalho realizado, pois, em algumas situações, a “não resposta” ao
tratamento pode indicar a persistência de fator patológico orgânico. Ressalta-se
que algumas investigações médicas, com solicitação de exames mais minuciosos,
podem ser indicadas pela equipe médica a partir da conclusão do fonoaudiólogo
diante da evolução do quadro, tornando o parecer fonoaudiológico fundamental na
condução de alguns diagnósticos;
- acolher e orientar a família do
paciente, tornando-a parte do tratamento.
4.
HABILIDADES
E COMPETÊNCIAS DO FONOAUDIÓLOGO PARA ATUAR NOS DISTÚRBIOS ALIMENTARES PEDIÁTRICOS
É considerado
determinante para a atuação fonoaudiológica nessa área o desenvolvimento das habilidades
e competências elencadas a seguir.
4.1.
Função
de alimentação
Conhecer o processo de alimentação, para maior
profundidade e especificidade da avaliação, intervenção e
acompanhamento/orientações a familiares e cuidadores.
1. Amplo conhecimento
da anatomia e fisiologia dos sistemas relacionados ao ato de comer, com o
propósito de avaliar fatores estruturais, neuromotores e sensoriais que apoiam
ou interferem essa função e que determinam estratégias de intervenção nas
fases:
–
pré-oral;
– oral;
– faríngea;
– esofágica.
2. Amplo
conhecimento das funções das vias aéreas superior e inferior, incluindo
respostas de proteção e fatores de coordenação e controle respiratório que
afetam a deglutição e a alimentação.
4.2. Populações e ambientes
específicos
Reconhecer as
necessidades específicas de algumas populações e ambientes, permitindo que o
fonoaudiólogo forneça atendimento a pacientes mais frágeis do ponto de vista
médico ou cujos problemas/necessidades são mais complexos (prematuridade,
alterações neurológicas, cardiopatias, problemas respiratórios, crianças dentro
do espectro autista, disfunções gastrointestinais, trauma e fobia alimentar etc.). Desse modo, utilizar técnicas adequadas e mais
eficientes.
4.2.1. Diagnósticos médicos específicos
–
Conhecer profundamente o diagnóstico, incluindo potencial
impacto na alimentação e deglutição.
– Conhecer os
medicamentos comuns usados e sua interação com o processo de
alimentação, mastigação e deglutição; aconselhamento sobre a administração oral
de medicamentos (por exemplo, esmagamento de medicamentos, ou mudança para
suspensão líquida, ou troca de utensílio para ingestão).
– Compreender as
necessidades ou restrições dietéticas.
– Conhecer
equipamentos especializados que possam ser usados e que possam
afetar a alimentação e deglutição (por exemplo, traqueostomia, ventiladores,
sondas para alimentação).
–
Identificar e reconhecer o trauma e a fobia alimentar, respeitando
suas especificidades, bem como a escolha adequada de formas de tratamento.
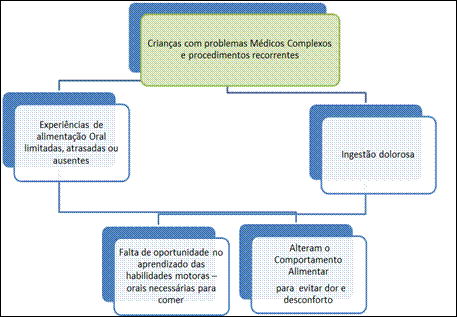
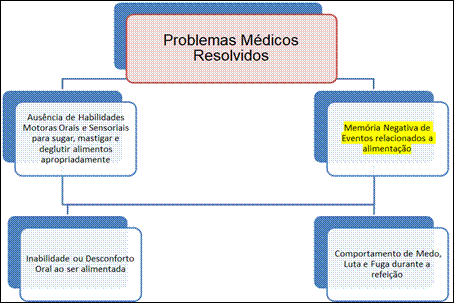
4.2.2. Uso de via alternativa para alimentação
Vários distúrbios gastrointestinais
e condições médicas podem exigir o uso de nutrição parenteral total (NPT) ou
sondas orogástricas, nasogástricas, ou gastrostomias como meio de fornecer
ingestão e nutrientes calóricos adequados à população pediátrica.
Esses métodos não orais
de alimentação são frequentemente usados durante a primeira
infância, quando certas experiências de alimentação oral devem ocorrer para o
aprendizado alimentar. Nesse sentido, é necessário:
– ter conhecimento
profundo dos pré-requisitos para o aprendizado alimentar;
–
saber estabelecer prioridades no tratamento de crianças com
uso de via alternativa;
–
colaborar com a equipe médica, estabelecendo
critérios de risco e necessidade de uso de via alternativa, quando necessário;
–
privilegiar sempre o conforto durante a infusão
da dieta, para que a criança possa registrar memórias positivas em relação à alimentação;
–
evitar estímulos e estratégias orais que possam
ser aversivos pela criança;
–
reconhecer que a via alternativa é uma forma de
alimentação, procurando orientar a família a inserir, sempre que possível, a
criança no contexto de refeição em família;
–
compreender que a atuação com essa população
transcende a estimulação oral térmico-gustativa e que, em algumas crianças,
precisa ser evitada;
–
reconhecer a importância dos sinais de fome e
saciedade para que a criança possa se sentir motivada e disposta a comer;
–
fornecer suporte, informação e acolhimento aos
pais;
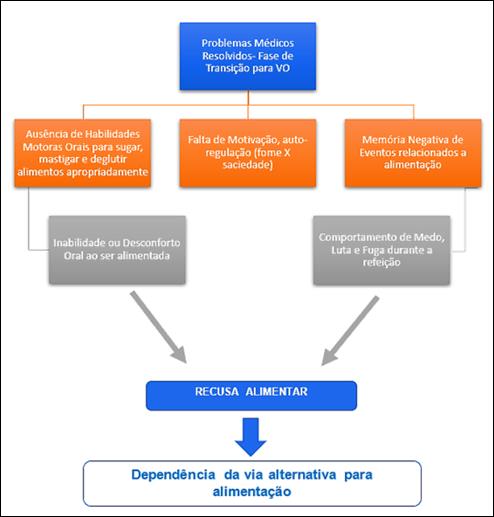
– saber identificar
os critérios para desmame de via alternativa, quais sejam:
a) problema médico
estabilizado;
b) bom estado nutricional;
c) deglutição segura e eficiente;
e) habilidades alimentares apropriadas.
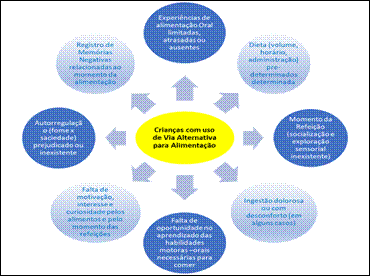
4.2.3. Fatores específicos de desenvolvimento,
sociais, emocionais e culturais
1. Conhecimento
profundo das expectativas relacionadas à idade, como processos de alimentação
em bebês e crianças.
2. Amplo
conhecimento de grupos culturais específicos e a influência de seus costumes
sobre a alimentação.
3. Amplo
conhecimento de fatores sociais ou emocionais que possam influenciar a
alimentação.
4. Conhecimento
acerca dos mecanismos neurofisiológicos do trauma e da fobia alimentar.
4.2.4.
Avaliação
clínica e instrumental da deglutição
–
Identificar sinais e sintomas de disfagia
orofaríngea;
–
Indicar, conduzir e analisar o resultado de exames
instrumentais, permitindo que o fonoaudiólogo forneça diagnóstico e condutas
assertivas para cada caso, determinando a necessidade de encaminhamentos para
outras áreas, de atendimento terapêutico fonoaudiológico e prognóstico.
–
Conhecer técnicas de avaliação clínica e instrumentais da
deglutição, seja a videofluoroscopia ou a videonasoendoscopia funcional da
deglutição, incluindo finalidade, indicações de uso, limitações, confiabilidade
e validade.
–
Ter a capacidade de recomendar avaliação instrumental
adequada quando necessário e em consenso com a equipe multidisciplinar e
recomendação médica.
–
Colaborar com outros profissionais, como, por exemplo, o
radiologista, na realização de avaliação instrumental e interpretação dos
dados.
–
Apresentar capacidade de usar os resultados de forma eficaz
na avaliação e intervenção e aplicabilidade clínica dos resultados.
–
Interpretar os achados com cautela, avaliando todo o
histórico do paciente e dados clínicos, de modo que a avaliação clínica da
deglutição seja realizada sempre antes, para o planejamento do exame
instrumental. Este deve auxiliar o fonoaudiólogo e a equipe multidisciplinar na
tomada de decisão clínica.
4.3.
Intervenções
e abordagens adequadas e específicas
O fonoaudiólogo
deve possuir conhecimento dos procedimentos de intervenção existentes para
selecioná-los de acordo com a necessidade e especificidade do paciente.
4.3.1. Intervenções para facilitar o desempenho oral,
melhorar a deglutição e, potencialmente, reduzir o risco de aspiração
–
Selecionar técnicas/estratégias de deglutição compensatória.
–
Prescrever estimulação térmica e/ou tátil, respeitando as condições,
necessidades e possíveis aversões do paciente.
– Determinar ou
alterar tamanho, consistência, temperatura e ou textura do bolus, bem como sua via
de administração.
–
Reconhecer a fase oral preparatória, identificando
movimentos mastigatórios realizados de acordo com a consistência alimentar
ofertada, definindo a forma de oferta do alimento conforme as possibilidades de
mastigação e deglutição da criança.
– Estabelecer o
posicionamento adequado para comer.
– Avaliar estruturas
orais (tecidos duros e moles) que possam estar impactando o desempenho oral
(frênulo de língua, dentes e oclusão, tônus muscular etc.).
–
Avaliar as funções orofaciais (respiração, sucção,
mastigação, deglutição e fala), identificando possíveis fatores etiológicos correlatos
que possam estar impactando o desenvolvimento alimentar.
4.3.2.
Intervenções para melhorar a relação da criança com os alimentos e com o ambiente
das refeições
–
Buscar estratégias que favoreçam e possibilitem
a autonomia da criança para comer.
– Adequar
o cardápio, do ponto de vista sensorial, para melhor conforto e relacionamento
da criança com os alimentos.
– Propiciar
vivências positivas do paciente com o ambiente das refeições.
– Utilizar
recursos lúdicos com fins terapêuticos para diminuir o estresse da criança.
– Estabelecer
com o paciente profunda relação de respeito e afeto.
– Compreender
que o ato de comer é apreendido, bem como saber identificar os pontos que estão
dificultando à criança apreciar os alimentos e o ambiente das refeições.
– Saber
verificar os pontos positivos e de maior facilidade alimentar para o paciente.
4.4.
Suporte
às famílias
Ouvir, reconhecer e tratar as preocupações dos pais sobre peso,
crescimento, ingestão e nutrição, bem como pressões psicossociais, por exemplo,
o julgamento negativo de outros pais.
4.4.1. Ajudar os pais a identificar e substituir
práticas alimentares inadequadas por práticas responsivas, como:
– modelar experiências
alimentares positivas;
– estabelecer estrutura
e ambiente adequados para a alimentação;
– incentivar a
alimentação em grupo e superar os obstáculos que impedem refeições em família;
– responder às
crianças com afeto;
– expor as crianças
a uma variedade de alimentos – mesmo que ainda não estejam prontas para
comê-los – juntamente com alimentos já aceitos.
4.4.2. Enfatizar a
importância de relacionamentos positivos e harmoniosos com pais, cuidadores e
terapeuta
–
Dar espaço para os pais compartilharem sentimentos difíceis vivenciados no relacionamento
alimentar.
–
Oferecer recursos e psicoeducação para
desenvolver resiliência e habilidades de gestão de ansiedade em pais e filhos.
–
Trabalhar com profissionais de cuidados
infantis, escolas e toda a rede de apoio para implementar princípios de
alimentação responsiva de forma consistente em todos os ambientes naturais da
criança.
– Apoiar a parentalidade responsiva e voltada à
construção de relacionamentos.
5.
CONSIDERAÇÕES
CLÍNICAS
Conforme mencionado, o fonoaudiólogo há muito tempo
atua com bebês, crianças e adultos com dificuldades alimentares, inicialmente
com foco voltado para disfagia orofaríngea, que, com o tempo, foi ampliando as possibilidades
e devido a essa população possuir características muito específicas, que
vão além de distúrbios orofaciais e disfagias orofaríngeas. Por isso, o fonoaudiólogo que atua nos distúrbios
alimentares deve adquirir e aprimorar suas competências (conhecimentos,
habilidades e atitudes) relacionadas a essa atuação, assim como avaliá-las
continuamente.
A aquisição de competências compreende experiências
educacionais e treinamento, incluindo, por exemplo, estudo da literatura
científica e técnica existente, participação em programas de treinamento e
educação continuada, consultoria a outros profissionais capacitados para tal
atuação, entre outros. Não esquecendo das competências necessárias para o
cuidado e planejamento terapêutico (conhecimento clínico, conhecimento
específico, habilidades de comunicação entre equipe multidisciplinar, família e
cliente), respeitando o Código de Ética da Fonoaudiologia, que constitui como
infração ética, na relação com o cliente, a
execução de procedimento para o qual o fonoaudiólogo não esteja capacitado.
A proposta
destas Diretrizes teve por base a literatura e a experiência dos autores envolvidos.
ALMEIDA,
C.A.N.; MELLO,
E.D.; MARANHÃO,
H.S.; VIEIRA,
M.C.; BARROS, R.; BARRETO, J.R.; FISBERG, M. Dificuldades Alimentares na
Infância: revisão da literatura com foco nas repercussões à saúde. Pediatria
Moderna, 2012, v. XLVIII, p. 340.
BRASIL, Ministério
da Saúde. Conselho Nacional de Saúde. Resolução nº 610, de 13 de dezembro de
2018. Diário Oficial da União. Publicado em: 16/04/2019. Edição: 73,
Seção: 1, Página: 82. Disponível em: https://www.in.gov.br/materia/-/asset_publisher/Kujrw0TZC2Mb/content/id/71711726.
Acesso em: 22 dez. 2021.
COLA, P.C. et al. Reabilitação em
disfagia orofaríngea neurogênica: sabor azedo e temperatura fria. Rev. CEFAC,
São Paulo, 2008, 10 (2), p. 200-205.
CONSELHO FEDERAL DE FONOAUDIOLOGIA. Áreas de
Competência do Fonoaudiólogo no Brasil. 2ª Edição – Março/2007. 8º
Colegiado – Gestão 2004/2007. Disponível em: https://www.fonoaudiologia.org.br/publicacoes/epacfbr.pdf.
Acesso em: 22 dez. 2021.
______. Resolução CFFa nº 383, de 20
de março de 2010. Dispõe sobre as atribuições e competências relativas à
especialidade em Disfagia pelo Conselho Federal de Fonoaudiologia, e dá outras
providências. Disponível em: https://www.fonoaudiologia.org.br/resolucoes/resolucoes_html/CFFa_N_383_10.htm.
Acesso em: 22 dez. 2021.
CRIST, W.; NAPIER-PHILLIPS, A. Meal time
behaviors of Young children: A comparison of normative and clinical data. Journal
of Developmental & Behavioral Pediatrics, 2001, 22 (5), p. 279-286.
DEPARTAMENTO DE MOTRICIDADE OROFACIAL DA
SOCIEDADE BRASILEIRA DE FONOAUDIOLOGIA. Áreas de domínio em motricidade orofacial.
Disponível em: https://www.sbfa.org.br/portal2017/themes/2017/departamentos/artigos/resolucoes_160.pdf.
Acesso em: 22 dez. 2021.
FUCILE, S.; GISEL, E.; LAU, C. Oral
stimulation accelerates the transition from tube to oral feeding in
preterminfants. J Pediatr., 2002 (141), p. 230–236.
GAEBLER, C.P.; HANZLIK, J.R. The
Effectsof a Prefeeding Stimulation Program on Preterm Infants. American
Journal of Occupational Therapy, 1996, 50, p. 184-192.
JUNQUEIRA, P. et al. O papel do
fonoaudiólogo no diagnóstico e tratamento multiprofissional da criança com
dificuldade alimentar: uma nova visão. CEFAC, 2015, 17(3), p. 1.004-11.
______. Por Que meu filho não quer
comer?: uma visão além da boca e do estômago. Bauru: Idea; 2017a.
______. Relações cognitivas com o
alimento na infância. São Paulo: ILSI Brasil – International Life
SciencesInstitute do Brasil, 2017b. (Série de publicações ILSI Brasil: força-tarefa
de nutrição da criança, v. 5)
KACHANI, A. T. ; ABREU, C. L. M. ; LISBOA,
S. B. H. ; FISBERG, M. Seletividade alimentar da criança. Pediatria (USP),
São Paulo, SP, 2005, v. 27, nº 1, p. 48-60.
MAXIMINO, P. et al. How to monitor children with feeding
difficulties in a multidisciplinar scope? Multidisciplinary care protocol for
children and adolescents - pilotstudy. J. Hum. Growth Dev., São Paulo, v. 26, nº 3, p. 331-340, 2016. Disponível
em: http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S0104-12822016000300007&lng=pt&nrm=iso.
Acesso em: 04 abr. 2021. http://dx.doi.org/10.7322/jhgd.122816.
MORRIS, S.; KLEIN, M.D. Pre-feeding
skills: a comprehensive resource for meal time development (2nd ed.). USA:
Vital & Marts; 2000.
PALLADINO, R.R.R.; CUNHA, M. C.; SOUZA, L.A.P.
Problemas de linguagem e alimentares em crianças: co-ocorrências ou
coincidências? Pró-Fono Revista de Atualização Científica, Barueri, SP,
2007, v. 19, nº 2, p. 205-214, abr.-jun.
SCHWARTZMAN, M.L.C. Aspectos da alimentação
na criança com paralisia cerebral. In: LIMONGE, S.C.O. (Org.). Paralisia
cerebral - processo terapêutico em linguagem e cognição. 1. ed. Carapicuiba:
Pró-Fono, 2000, v. 01, p. 35-74.
Leituras complementares
ANDERSON, J.; AUSTEL-LEIBHABER, J.
Developmentaltherapy in the neonatal intensivecareunit. Physical and Occupational
Therapy in Pediatrics, 1984: 4, 89-106.
ARVEDSON, J.C. Assessment
ofpediatricdysphagiaandfeedingdisorders: clinicaland instrumental approaches. DevDisabil
Res Rev, 2008, 14(2), p. 118-27. doi: 10.1002/ddrr.17. PMID: 18646015.
______; LEFTON-GREIF, M.A. Instrumental
Assessment of Pediatric Dysphagia. Semin Speech Lang, 2017, Apr; 38 (2)
p. 135-146. doi: 10.1055/s-0037-1599111. Epub 2017 Mar. 21. PMID: 28324903.
BURKLOW, K.A.; PHELPS, A.N.; SCHULTZ,
J.R.; MCCONNELL, K.; RUDOLPH, C. Classifying Complex Pediatric Feeding Disorders.
Journal of Pediatric Gastroenterology & Nutrition, 1998, 27, p. 143-147.
FEEDING AND SWALLOWING DISORDERS IN
CHILDREN. Disponível em: https://www.asha.org/practice-portal/clinical-topics/pediatric-dysphagia/.
Acesso em: 22 dez. 2021.
GARAND, K.L.F.; MCCULLOUGH, G.; CRARY,
M.; ARVEDSON, J.C.; DODRILL, P. Assessment Acrossthe Life Span: The Clinical Swallow
Evaluation. Am J Speech Lang Pathol., 2020 Jul 10;29(2S):919-933. doi:
10.1044/2020_AJSLP-19-00063. Epub 2020 Jul 10. PMID: 32650662.
GODAY, P.S.; HUH, S.Y.; SILVERMAN, A.;
LUKENS, C.T.; DODRILL, P.; COHEN, S.S.; DELANEY, A.L.; FEULING, M.B.; NOEL,
R.J.; GISEL, E.; KENZER, A.; KESSLER, D.B.; KRAUS, DE CAMARGO O; BROWNE, J.;
PHALEN, J.A. Pediatric Feeding Disorder: Consensus Definition and Conceptual
Framework. J Pediatr. Gastroenterol. Nutr., 2019 Jan;68(1):124-129. doi:
10.1097/MPG.0000000000002188. PMID: 30358739; PMCID: PMC6314510.
GOSA, M.M.; DODRILL, P.; LEFTON-GREIF,
M.A.; SILVERMAN, A. A Multidisciplinary Approach to Pediatric Feeding Disorders:
Roles ofthe Speech-Language Pathologist and Behavioral Psychologist. Am J
Speech Lang Pathol., 2020 Jul 10;29(2S):956-966. doi:
10.1044/2020_AJSLP-19-00069. Epub 2020 Jul 10. PMID: 32650658.
JADCHERLA, S.R. Advanceswith Neonatal
Aerodigestive Science in the Pursuitof Safe Swallowing in Infants: Invited
Review. Dysphagia, 2017 Feb;32(1):15-26. doi: 10.1007/s00455-016-9773-z.
Epub 2017 Jan 2. PMID: 28044203; PMCID: PMC5303645.
______; KHOT, T.; MOORE, R.; MALKAR, M;
GULATI; I.K.; SLAUGHTER, J.L.
FeedingMethodsatDischargePredictLong-TermFeedingandNeurodevelopmentalOutcomes
in PretermInfantsReferred for GastrostomyEvaluation. J Pediatr., 2017
Feb;181:125-130.e1. doi: 10.1016/j.jpeds.2016.10.065. Epub 2016 Dec 7. PMID:
27939123; PMCID: PMC5724518.
______; PENG, J.; MOORE, R.; SAAVEDRA,
J., SHEPHERD, E.; FERNANDEZ, S.; ERDMAN, S.H.; DILORENZO, C. Impact of personalized
feeding program in 100 NICU infants: pathophysiology-based approach for better out
comes. J Pediatr. Gastroenterol. Nutr., 2012 Jan;54(1):62-70. doi:
10.1097/MPG.0b013e3182288766. PMID: 21694638; PMCID: PMC3800145.
LEFTON-GREIF, M.A.; ARVEDSON, J.C.
PediatricFeeding/Swallowing: Yesterday, Today, and Tomorrow. Semin Speech
Lang., 2016 Nov;37(4):298-309. doi: 10.1055/s-0036-1587702. Epub 2016 Oct
4. PMID: 27701706.
MEIRA, R.R.S. Um Novo Olhar Sobre a
Disfagia Infantil. In: LACERDA, C.B.F.; PANHOCA I. (Org). Tempos de
Fonoaudiologia. Taubaté, SP: Cabral Ed Universitária, 1998.
PEDIATR. GASTROENTEROL. NUTR, 2012
January; 54(1): 62–70. doi:10.1097/MPG.0b013e3182288766.
SILVA, A.P.; ESCAMEZ, N.E.S.; JÚNIOR,
N.M.; SILVA, M.A.A. Método TherapyTaping®: bandagem elástica como recurso
terapêutico na clínica fonoaudiológica. Distúrbios Comuns, São Paulo,
2014, 26(4), p. 805-808.
SKINNER, M.L.; LEE, S.K.; COLLACO, J.M.;
LEFTON-GREIF, M.A.; HOCH, J. Au Yeung KJ. Financial and Health Impacts of Multidisciplinary
Aerodigestive Care. Otolaryngol Head NeckSurg, 2016 Jun;154(6), p. 1.064-7.
doi: 10.1177/0194599816637830. Epub 2016 Mar 15. PMID: 26980920.